Alte Leipziger-Hallesche: Erfahrungen zum betrieblichen Prozessablauf bei SARS-CoV-2 Verdachtsfällen in Versicherungsunternehmen

Quelle: Bild von Tumisu auf Pixabay
Die Unternehmen in der Bundesrepublik Deutschland sind vom neuen Coronavirus SARS-CoV-2 und seinen Auswirkungen massiv betroffen. Auch viele Versicherungsunternehmen haben inzwischen mehrere SARS-CoV-2 Infizierte unter ihren Mitarbeitern.
Große Unternehmen, vor allem im produzierenden Gewerbe haben den Betrieb eingestellt. Viele andere Unternehmen vermelden einen erheblichen Rückgang der Produktion oder geraten gar in ernste wirtschaftliche Schwierigkeiten.
Ein großer Teil der Belegschaft wird aus Furcht vor der Ausbreitung des Coronavirus im Betriebvorsichtshalber in das Homeoffice, aufgrund von Aufenthalt in einem Risikogebiet in Quarantäne, oder wegen grippalen Symptomen nach Hause geschickt.
Oberste Priorität in den Unternehmen hat die Gesunderhaltung der Mitarbeiter und Mitarbeiterinnen. Die betriebsmedizinische Beratung richtet sich aber auch auf die Aufrechterhaltung des Geschäftsbetriebs und der Wettbewerbsfähigkeit und die Aufrechterhaltung des Kundenservice.
Ein wichtiger Teil dieses Managements ist die Identifizierung von Corona-Verdachtsfällen und von bestätigten Infektionen, sowie die Identifizierung und das Management von Kontaktpersonen.
Der vom Vorstandsvorsitzenden Christoph Bohn geleitete „Koordinationskreis Corona“ unseres Alte Leipziger-Hallesche-Konzerns hat hierzu ein Prozessablaufschema entwickelt, das im Folgenden vorgestellt werden soll.
Doch zunächst einige Basisinformationen:
SARS-CoV-2:
Das neue Coronavirus SARS-CoV-2 trat erstmals in der Provinz Hubei in China auf. Inzwischen sind allerdings die USA und Europa das Epizentrum der Pandemie.
Die meisten nachweislich Infizierten befinden sich inzwischen in den USA, nachdem lange Zeit China und später Italien die Zahl der Erkrankten und Toten anführte.
Die Situation ist allerdings sehr dynamisch und hat sich seit Ersterstellung dieses Artikels stark verändert und ändert sich von Tag zu Tag.
Risikogebiete :
Internationale Risikogebiete
Ägypten: ganzes Land
China: Provinz Hubei (inkl. Stadt Wuhan)
Frankreich: Region Grand Est (diese Region enthält Elsass, Lothringen und Champagne-Ardenne)
Iran: ganzes Land
Italien: ganzes Land
Österreich: Bundesland Tirol
Spanien: Madrid
Südkorea: Provinz Gyeongsangbuk-do (Nord-Gyeongsang)
USA: ganzes Land
Besonders betroffene Gebiete in Deutschland
Landkreis Heinsberg (Nordrhein-Westfalen): Diese Risikogebiete galten stand 24. März 2020 und sie unterliegen – wie auch die gesamten Erkenntnisse über das neue Coronavirus einer erheblichen Dynamik. Es gelten immer die aktuellen Risikogebiete gemäß RKI. Aktuell (seit 10. April 2020) weist das RKI keine Risikogebiete mehr aus, da das Virus mittlerweile weltweit verbreitet ist.
Übertragung: Der hauptsächliche Übertragungsweg des SARS-CoV-2 ist die Tröpfcheninfektion z.b. durch Husten oder Niesen. Eine Übertragung durch kontaminierte Oberflächen ist nicht ausgeschlossen, aber von untergeordneter Bedeutung. Eine Übertragung über die Konjunktiva des Auges ist allerdings ebenfalls möglich.
Krankheitsverlauf: Der Krankheitsverlauf der SARS-CoV-2 Infektion ist unspezifisch und variiert sehr stark. Es gibt keinen „typischen Krankheitsverlauf“. Sehr viele Fälle verlaufen asymptomatisch oder mit milden Symptomen (ca. 80 Prozent), somit ohne Pneumonie. Ca. 14 Prozent der Fälle verlaufen schwer mit Pneumonie und Atemnot, aber nicht lebensbedrohlich. Sechs Prozent verlaufen kritisch sowie teilweise lebensbedrohlich mit Lungenversagen, Sepsis oder multiplem Organversagen.
Symptome: Wie oben ausgeführt gibt es keine spezifischen Symptome, anhand der eine SARS-CoV-2 Infektion eindeutig diagnostizierbar ist.
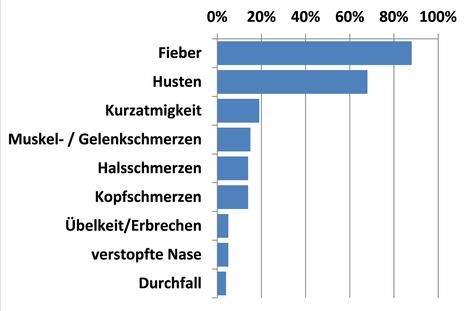
Häufige Symptome (80 Prozent) sind Fieber, Husten, in weniger als 20 Prozent der Fälle treten Kurzatmigkeit, Muskel- und Gelenkschmerzen, Halsschmerzen und Kopfschmerzen auf und in unter zehn Prozent Übelkeit, Erbrechen, verstopfte Nase und Durchfall.
Risikogruppen: Schwere Verläufe treten meist bei älteren Personen ab etwa 50 bis 60 Jahren auf, so wie bei Rauchern. Zur Risikogruppe gehören auch Personen mit Erkrankungen des Herz-Kreislauf-Systems wie koronare Herzkrankheit und Bluthochdruck, sowie Erkrankungen der Lunge wie Asthma und COPD, sowie Patienten mit Diabetes, chronischen Lebererkrankungen, Krebskrankheiten unter Therapie und Patienten, die immunsuppressiv behandelt werden bzw. eine Immunschwäche haben.
Schwangere: Bisher gibt es nur sehr wenige wissenschaftliche Daten über die SARS-CoV-2 Infektion bei Schwangeren. Zumindest gibt es keine Hinweise darauf, dass die Infektion bei Schwangeren im Durchschnitt schwerer verläuft als bei anderen Personen.
Kinder: Auch hierzu gibt es nur wenige wissenschaftliche Daten. Der Verlauf bei Kindern ist offenbar meistens mild und unspezifisch.
Inkubationszeit: Die Inkubationszeit liegt im Mittel bei fünf bis sechs Tagen, wobei eine Spannbreite zwischen 1 und 14 Tagen vorkommt. Das serielle Intervall, also die durchschnittliche Latenz von Beginn der Erkrankung bis zum Erkrankungsbeginn eines angesteckten Falles dauert zwischen vier und 7,5 Tagen.
Infektiosität: Die Dauer der Infektiosität beträgt in der Regel vier bis acht Tage nach Symptombeginn.
Untererfassung: Dadurch dass immer nur eine kleine Teilmenge der symptomatischen Personen durch die Untersuchungen erfasst ist, kommt es zu einer erheblichen systembedingten Untererfassung. Die Dunkelziffer ist sehr schwer abschätzbar. Daten aus China legen nahe, das die Anzahl der infizierten um den Faktor zehn bis 20 mal höher ist. Ob dies in Deutschland ebenso ist, ist unklar.
Erläuterung des Prozessablaufs zum Umgang mit SARS-CoV-2 Verdachtsfällen
Zunächst einmal soll erläutert werden, was ein Verdachtsfall in unserem Sinne bedeutet, da sich dies vom begründeten Verdachtsfall des Robert-Koch-Instituts unterscheidet. Wir sehen einen Verdachtsfall bereits dann als gegeben an, wenn ein Mitarbeiter Kontakt zu einer nachweislich infizierten Person hatte, oder sich der Mitarbeiter in einem Risikogebiet nach RKI Definition aufgehalten hat, auch wenn keine Symptome des Respirationstrakts auftreten.
Das RKI hingegen sieht erst dann einen begründeten Verdachtsfall, wenn eine Person Kontakt mit einem nachweislich Infizierten hatte UND respiratorische Symptome aufweist oder Wenn eine Person sich in einem Risikogebiet nach RKI Definition aufgehalten hat UND respiratorische Symptome aufweist.
Wir haben die Definition des Verdachtsfalls bewusst weiter gefasst, um unsere Mitarbeiter bestmöglich zu schützen.Liegt ein solcher Verdachtsfall bei einem Mitarbeiter vor, so informiert dieser seine Führungskraft. Die Führungskraft erfragt die private Telefonnummer und die E-Mail-Adresse des Mitarbeiters für weitere Schritte und informiert den Betriebsarzt telefonisch.
Der Betriebsarzt nimmt telefonisch Kontakt zum Mitarbeiter auf und geht mit ihm einen dazu entwickelten Fragebogen durch, um zu einer sachgerechten medizinischen Einschätzung zu gelangen.
Liegt nach Einschätzung des Betriebsarztes ein Verdachtsfall vor, wird der Mitarbeiter nach Hause in Quarantäne geschickt und erhält Informationen darüber, wie er sich weiter verhalten soll und wo er sich für etwaige weitere Untersuchungen hinwenden kann. Gleichzeitig erfolgt die Bitte an den Mitarbeiter, Untersuchungsergebnisse an den Betriebsarzt weiterzuleiten.
Liegen NUR grippale Symptome vor, wird der Mitarbeiter ebenfalls nach Hause geschickt, auch wenn kein Verdacht auf eine Infektion mit dem Coronavirus vorliegt.
Der Betriebsarzt informiert die Führungskraft darüber, wer nach Hause geschickt werden soll und ob weitere Maßnahmen in Bezug auf Kontaktpersonen erforderlich sind.
Ergibt sich aus dem Gespräch mit dem Betriebsarzt kein Verdacht auf eine Infektion mit dem Coronavirus und liegen keine respiratorischen Symptome vor, so kann der Mitarbeiter an den Arbeitsplatz zurückkehren.
Hat sich ein Verdachtsfall erhärtet, so wird der Mitarbeiter von der Führungskraft sofort nach Hause in Quarantäne geschickt. Der Betriebsarzt entscheidet, welche Kontaktpersonen ebenfalls nach Hause geschickt werden.
Der Betriebsarzt legt nach Abstimmung mit dem Mitarbeiter die weitere Vorgehensweise fest.
Je nach Sachverhalt wird zu einem Test auf SARS-CoV-2 geraten. Ist dieser Test positiv, entscheidet die Personalabteilung in Rücksprache mit dem Betriebsarzt , welche Kontaktpersonen ebenfalls nach Hause geschickt werden.
Parallel dazu erfolgt eine Desinfektion des Arbeitsplatzes und der Arbeitsumgebung des Testpositiven und des Arbeitsplatzes der in Quarantäne geschickten MitarbeiterInnen und Kontaktpersonen.
Dabei handelt es sich um die Kontaktpersonen erster Kategorie gemäß RKI, wobei wir hierbei nicht die face to face time von mindestens 15 Minuten ansetzen, sondern bereits eine face to face time von mehreren Minuten als ausreichend angesehen wird, um als Kontaktperson erster Kategorie zu gelten.
Ist der Test negativ bleibt der Mitarbeiter bis zum Abklingen aller Symptome zu Hause und kehrt erst nach erneuter telefonischer Rücksprache mit dem Betriebsarzt an den Arbeitsplatz zurück.
Der Mitarbeiter informiert seine Führungskraft über den negativen Testbefund und die Kontaktpersonen können an ihren Arbeitsplatz zurückkehren.
Stellt eine Kontaktperson respiratorische Symptome fest, ruft sie den Betriebsarzt an und sie bleibt bis auf weiteres zu Hause, unabhängig von einem etwaigen Testergebnis.
Treten bei der Kontaktperson eines nachweislich testpositiven Mitarbeiters keine respiratorischen Symptome auf, so kehrt sie nach 14 Tagen nach Exposition und vorherigem Telefonat mit dem Betriebsarzt an den Arbeitsplatz zurück.
Im gesamten Flussdiagramm muss betriebsärztlicherseits das Thema „ärztliche Schweigepflicht“ beachtet werden. Dies kann in einzelnen diffizil sein.
Die Führungskraft erfährt vom Betriebsarzt nur, wer wie lange nach Hause geschickt werden muss und welche Arbeitszimmer zu desinfizieren sind.
Die Mitarbeiter werden vom Betriebsarzt aufgefordert, der Führungskraft zu melden, wenn sie positiv getestet wurden.
Da es sich bei SARS-CoV-2 um eine nach dem Gesetz meldepflichtige Erkrankung handelt, muss der Betriebsarzt auch dafür Sorge tragen, dass den einschlägigen gesetzlichen Meldepflichten an anderer Stelle, z.B. durch den Hausarzt, bereits nachgekommen wurde.
Die ersten Ergebnisse dieses Vorgehens sind positiv. Von den 108 bei der Hallesche vom Betriebsarzt in Quarantäne geschickten Mitarbeiter, sind inzwischen 105 gesund zurückgekehrt. Zum großen Teil sind diese Mitarbeiter nicht ausgefallen, sondern arbeiteten während der Quarantäne im Homeoffice. Alle am Coronavirus erkrankten Mitarbeiter sind genesen und nun zurück im Homeoffice.
Autoren: R. Hakimi, T. Kühn, O. Kraiker
Korrespondierender Autor: Dr. Rainer Hakimi Leitender Gesellschaftsarzt und Betriebsarzt
